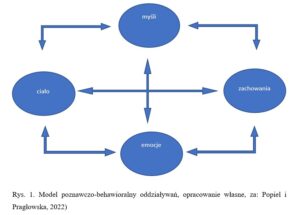
Wchodzimy w związki ze swoimi schematami poznawczymi, ze swoimi oczekiwaniami, potrzebami, do tego dochodzi – temperament, osobowość.
Co z tego może wyniknąć?
Jedni mówią – podobieństwa się przyciągają, inni, wprost odwrotnie – to przeciwieństwa dają dobry związek.
Czy będziemy wzajemnie zrozumiani, wspierani? Jesteśmy istotami społecznymi, relacje i wsparcie są nam potrzebne do życia jak powietrze.
Badania wskazują, że partnerki wybierają partnerów na podstawie charakteru i temperamentu – przy czym najlepiej, gdy temperament osób w związku jest podobny, kiedy poszczególne cechy nie różnią się poziomem nasilenia. Jednocześnie dla par rozstających się charakter i temperament partnerki/ partnera są nieważne dla związku.
Zastanawiające w obecnych czasach jest, że satysfakcja mężczyzn ze związku rośnie wraz ze spadkiem aktywności kobiet, a maleje- wraz ze wzrostem aktywności. Aktywność to cecha temperamentu (wg Regulacyjnej Teorii Temperamentu Strelaua)– tendencja, potrzeba podejmowania zachowań o dużej wartości stymulującej. Osoba cechująca się wysoką aktywnością łatwo nawiązuje kontakty, podejmuje się nowych, angażujących czynności, poszukuje wrażeń i zachowań, które dostarczają silnej stymulacji, a ponadto wykazują większą inicjatywę w związkach, można by rzec – źle znoszą nudę (Rawicka i Rzepa, 2017).
Kobiety dążą do rozwoju zawodowego, który mniejszy lub większym wysiłkiem godzą z rolą mamy, partnerki, żony, a u mężczyzn – spada zadowolenie ze związku. Wydawać by się mogło, że mężczyźni przywykli do partnerstwa, jednak zbytnia ich zdaniem aktywność ich kobiet powoduje poczucie stłamszenia, prowadzi do utraty atrakcyjności partnerki w ich oczach.
Na szczęście badania wskazują również, że udane życie partnerów jest determinowane przez ich postępowanie względem siebie. Ale to podobni partnerzy łatwiej osiągają kompromis, lepiej się rozumieją, motywują do działania. Satysfakcja ze związku w ogromnym stopniu zależy od wzajemnej komunikacji. Prawidłowa, zaangażowana komunikacja sprzyja budowaniu bliskości, intymności, szczerości, miłości. Komunikacja asertywna nie agresywna. Nie bez powodu mówi się – chcesz mieć rację czy relację? Rozmowa, w której wypowiadamy jasno nasze potrzeby, nasze emocje, zarówno negatywne jak i pozytywne, rozmowa, w której z uważnością i szacunkiem do drugiego człowieka przekazujemy nasze zdanie.
A jeśli coś ważnego zamiast żonie/ partnerce czy mężowi/ partnerowi – jako pierwszym, chcemy opowiedzieć innej osobie, to … z nią zaczynamy budować intymność i bliskość.
Na podstawie:
Kulczyńska, A. (2016). Płeć psychologiczna a asertywność w bliskich związkach. Rocznik Lubuski 42(1), 19-35.
Kurowska, I., Nikel, Ł. (2023). Cechy temperamentu i zachowania komunikacyjne pomiędzy partnerami a satysfakcja ze związku. Humanistyka i nauki społeczne. Doświadczenia. Konteksty. Wyzwania. Wokół (nie)korzystnych zjawisk i przemian sfery, 17, 25-35.
Rawicka, I., Rzepa, T. (2017). Cechy temperamentalne a satysfakcja ze związku. Polskie Forum Psychologiczne, XXII(4), 623–635.